Фиктивные визиты к врачам: как проверяют приписки в системе ОСМС

Фото: пресс-служба НАО "ФСМС"
В ФСМС объяснили, как выявляются фиктивные записи и что делать гражданам, если они обнаружили такие случаи.
В социальных сетях обсуждаются так называемые «фиктивные записи» к врачам в системе обязательного социального медицинского страхования. Пользователи рассказывают, что обнаруживают в своих медицинских данных приёмы у специалистов, на которых никогда не были, а иногда — даже диагнозы, не имеющие к ним отношения. В отдельных случаях записи о визитах к врачам якобы появлялись и у умерших людей.
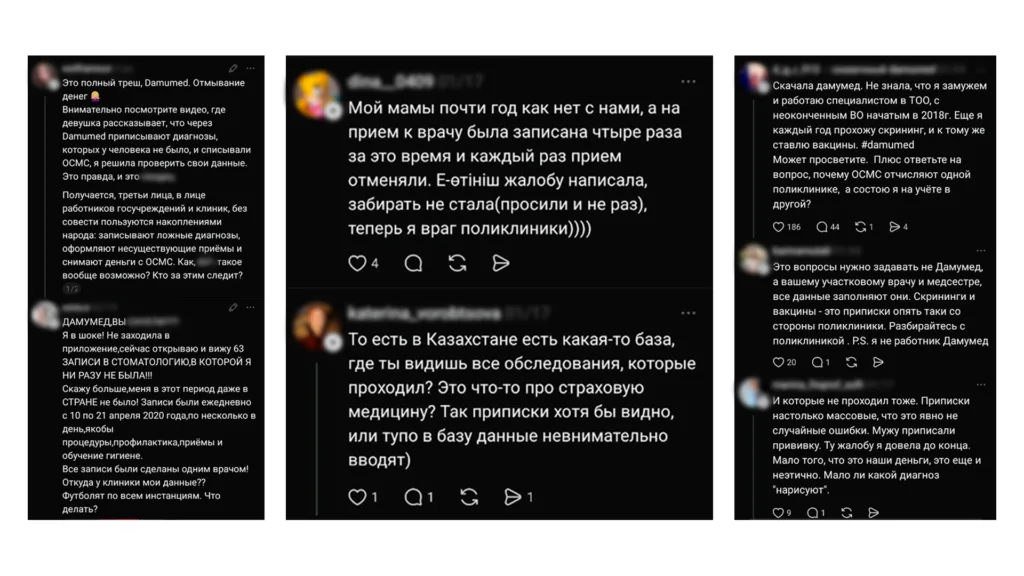
В НАО «Фонде социального медицинского страхования» отмечают, что говорить о приписках как о системной проблеме в масштабах всей системы ОСМС некорректно. Система охватывает сотни медицинских организаций и миллионы оказанных услуг ежегодно, и подавляющее большинство из них подтверждается и оплачивается в установленном законом порядке.
«Факты приписок действительно выявляются во время мониторинга, камерального контроля и проверок. Как правило, такие случаи связаны с нарушениями договорных обязательств со стороны отдельных медицинских организаций или конкретных должностных лиц», — отмечают в ФСМС.
В Фонде соцмедстрахования подчеркивают, что приписки не носят системного характера, однако требуют постоянного контроля.
Мифы вокруг ОСМС
В обществе активно обсуждаются и другие утверждения о работе системы. Среди них — мнение о том, что поликлиники массово приписывают услуги, взносы граждан расходуются непрозрачно, а фонд самостоятельно решает, куда направлять средства.
В Фонде социального медицинского страхования поясняют, что средства ОСМС имеют строго целевое назначение. Они аккумулируются на специальном счёте в Национальном банке Республики Казахстан и могут использоваться исключительно для оплаты медицинских услуг, оказанных гражданам.
«Фонд не распоряжается этими средствами по своему усмотрению. Все услуги проходят мониторинг, который сегодня усиливается за счёт единой цифровой системы с автоматическим выявлением приписок. Факты нарушений не замалчиваются — при наличии ущерба материалы передаются в правоохранительные органы», — отмечают в организации.
Статистика выявленных нарушений
По данным мониторинга Фонда, случаи неподтверждённого оказания медицинской помощи действительно фиксируются, однако их доля относительно общего объёма услуг остаётся небольшой.
За последние три года выявлено:
- 2023 год — 50,1 тыс. неподтверждённых случаев оказания медицинской помощи на сумму 593 млн тенге;
- 2024 год — 17,3 тыс. дефектов на сумму 220 млн тенге;
- 2025 год — 56,2 тыс. дефектов на сумму 645 млн тенге.
В 2025 году наибольшее количество таких случаев зафиксировано в нескольких регионах страны. По оперативным данным:
- Туркестанская область — 10,9 тыс. дефектов (1,3%) на сумму 39,4 млн тенге;
- Алматы — 5,6 тыс. дефектов (1,3%) на сумму 32,6 млн тенге;
- Жамбылская область — 4,1 тыс. дефектов (1,1%) на сумму 14,1 млн тенге.
В Фонде отмечают, что подобные нарушения выявляются как в государственных, так и в частных медицинских организациях. Однако в абсолютных показателях их больше в государственных учреждениях, поскольку именно они оказывают основной объём медицинской помощи в системе ОСМС.
Как возвращаются средства
Если факт приписки подтверждается, неправомерно полученные средства подлежат возврату на счёт Фонда.
«Если сумма нарушений за месяц превышает 200-кратный размер месячного расчётного показателя или выявляются признаки уголовного правонарушения, материалы направляются в правоохранительные органы в течение десяти рабочих дней после подписания заключения фондом», — пояснили в ФСМС.
Возмещение ущерба может происходить как в рамках досудебного разбирательства, так и по решению суда.
При этом, согласно уголовному законодательству Казахстана, к уголовной ответственности привлекаются только физические лица. Вопрос о привлечении врачей, руководителей медицинских организаций или других должностных лиц решается органами уголовного преследования на основании собранных доказательств.
Как защитить свои данные
В Фонде рекомендуют гражданам хотя бы раз в год проверять свои медицинские данные и соблюдать базовые правила цифровой безопасности.
Важно пользоваться только официальными государственными и медицинскими сервисами, регулярно обновлять пароли и ни при каких обстоятельствах не передавать третьим лицам ИИН, SMS-коды, ЭЦП и другие данные доступа к услугам.
Также следует внимательно относиться к согласию на обработку персональных данных в интернете и проверять, кому именно они предоставляются.
Что делать, если обнаружена приписка
Если гражданин обнаружил в своих данных медицинскую услугу, которую фактически не получал, специалисты рекомендуют следующий алгоритм действий:
- обратиться в службу поддержки пациентов при медицинской организации;
- если вопрос не решён — подать обращение через портал eOtinish (срок рассмотрения — до 15 рабочих дней) или через приложение Qoldau 24/7 (до 5 рабочих дней).
По мнению специалистов Фонда, такой механизм позволяет защищать права пациентов и повышать прозрачность учёта медицинской помощи.



